在2011年,蘋果電腦創辦人賈伯斯和諾貝爾醫學獎得主史丹曼醫師(Dr. Steinman RM) 兩位國際名人相繼死於胰臟癌。一時之間, 胰臟癌讓大眾聞之色變。根據衛生署公佈的九十九年十大癌症死因統計當中,胰臟癌排名第九 「名聲」似乎沒有其他主要癌症來得響亮。不過,胰臟癌很難在早期發現病症,且治癒率極低,惡性程度往往令醫 師束手無策。因此,對癌細胞形成的深入研究對將來在診斷及治療胰臟癌上能有莫大的助益,以下針對胰臟癌的 最新研究現況做一介紹。
胰腺癌簡介
胰臟位於左上腹部,為一長形且扁平的腺體,是人體重要的內分泌兼外分泌器官,胰臟的功能包括分泌胰液以幫助 食物的消化與吸收,以及分泌胰島素(insulin)、升醣激素(glucagons)等來調節葡萄糖、脂質和蛋白質的新陳代謝。 一旦胰臟功能出現異常,就會有消化性症候和系統性代謝失調,而胰臟癌是胰臟疾病中最為致命的。
胰臟癌的發生原因至今仍然沒有明確定論。研究結果顯示,抽菸、酗酒、高脂肪及高膽固醇飲食都有可能增加罹患 胰臟癌的機率,而患有胰臟慢性發炎、糖尿病、肝硬化、接受膽囊切除術或是有胰臟癌家族病史的人也有較高的罹 患機率。此外,胰臟癌的好發年齡以六十五歲以上居多,較少低於40歲,且男性的發生機率是女性的三倍。
分期及診斷
胰臟癌是一種侵略性和破壞性很強的疾病,且病情發展快速。美國癌症醫學會(AJCC)將胰臟癌分為四期:
第一期:腫瘤尚侷限在胰臟。
第二期:腫瘤侵犯鄰近的組織,但沒有侵犯腹腔中心(celiac axis)或上腸系膜動脈(superior mesenteric artery)。
第三期:腫瘤已侵犯腹腔中心或上腸系膜動脈。
第四期:癌細胞已轉移至更遠處的器官。
由於胰臟深藏在腹腔之後,前有胃、大小腸等臟器遮蔽,因此有關胰臟癌的病變,很難早期發現,雖然現在斷層攝 影(CT)及核磁共振造影(MRI)等高階影像檢查,已能提高偵測出第一期、第二期早期胰臟腫瘤的機率,但是大部分 的病患在診斷時就已經是不能手術的晚期胰臟癌。
胰臟癌細胞的形成
一般普遍認為,大部分的胰臟癌細胞起源於胰管表皮細胞。在圖一的胰臟癌形成各個階段中,我們可以看到胰臟表 皮細胞癌化的過程牽涉到多個基因的突變,包括KRAS、EGFR、INK4A、TP53、SMAD4/DPC4、BRCA2等,這 些突變會造成細胞不正常增生,逐漸的引發胰臟上皮瘤病變(pancreatic intraepithelial neoplasia,PanIN),最後更 轉變為惡性胰臟癌。其中,致癌基因KRAS和EGFR基因突變會使增生和存活的信號傳導路徑中發生異常;而調節 細胞週期的INK4A、轉錄調節因子TP53、DNA修復因子BRCA2等抑癌基因的突變,更使得細胞的增生和凋亡失去控制。
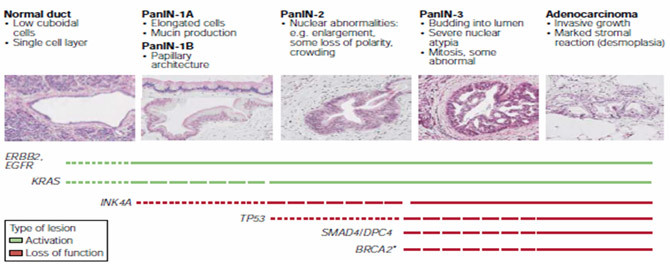
(圖一) 胰臟癌的發展各階段及相關基因突變
胰臟癌細胞組成
胰臟癌是由三個不同的元素組成,包括胰臟癌細胞,胰臟癌幹細胞,腫瘤基質(圖二)。最近的胰臟癌研究顯示,末期的胰臟癌細胞平均帶有63個遺傳變異;這些變異可遍佈在12個核心細胞訊號傳遞路徑中。
在胰臟癌中含有少數(<5%)的胰臟癌幹細胞,可由其特異性膜蛋白表現辨別,它們擁有不對稱細胞分裂的能力,能 夠產生成熟的胰臟癌細胞以及胰臟癌幹細胞,且能在植入免疫缺失的動物後發展成完整的腫瘤。胰臟癌幹細胞對一 般的治療具有耐受性。
腫瘤基質的微環境 (Microenvironment) 會影響胰臟上皮瘤病變的許多步驟,其中有許多細胞和非細胞因子的交互作 用發生,例如小血板衍生性生長因(PDGF)、轉化生長因子β (TGF-β) 和及其它細胞激素等就對胰臟癌細胞產生了作 用。腫瘤基質中胰臟星狀細胞(Pancreatic stellate cells)是造成胰臟癌腫瘤纖維化基質 (Desmoplastic stroma) 微環 境的主要原因,而胰臟星狀細胞和腫瘤細胞間的異源交互作用 (Heterotypic interaction) 在腫瘤的惡性進展 (Malignant progression) 過程也扮演著重要的角色。
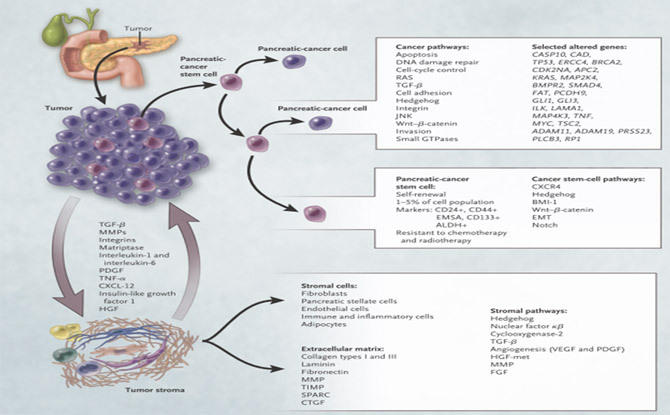
(圖二) 胰臟癌的細胞組成及交互作用
胰臟癌的治療
整體而言,胰臟癌是一個死亡率很高的疾病,五年的存活率只有3~5%。現今所採用的胰臟癌治療方法,主要是手術切除、化學藥物治療及放射線治療。
就外科手術而言,因為胰臟腫瘤有很多都是大到一定的程度後才被發現,但此時幾乎已無法切除,所以大約只有 20%的病人能做根治性的切除。而根據腫瘤的位置,又可分為胰臟及十二指腸切除術、胰尾切除術、胰臟全切除術 。但手術死亡率達10 - 20%。
化學藥物治療,可依臨床分期不同,選擇單一或多種組合藥物方式治療。目前的一線用藥是Gemcitabine,是一阻 斷DNA複製的藥物,可單獨使用或與Oxaliplatin、Cisplatin、Capecitabine或Erlotinib等藥物合併使用。 放射線治療僅用於輔助性治療,一般性照設計量約為4000 - 5000 rads,若配合化學藥物治療,可提昇治療成效。
未來發展方向
在治療胰臟癌方面還有很大的進步空間,無論如何,提早診斷及早期治療還是最好的方法。
基因突變與胰臟癌發生的關係是目前研究的努力方向,而其成果也反映在藥物的開發上,有越來越多關於胰臟癌 的標靶藥物在臨床試驗階段,這些藥物包括致癌基因如RAS、SRC和MEK的小分子抑制劑或蛋白質藥物。但由於 癌症的發生是一個多因素過程,可能存在多種致癌基因的啟動或抑癌基因的失活,也存在著個體上的差異,因此 未來將需要走向個人化的治療方法。
除了新藥物的開發之外,免疫細胞療法在治療胰臟癌上也有令人振奮的進展。在日本Kyushu大學進行的一個臨床 試驗中,針對17個無法外科手術切除或切除後復發且腫瘤已以轉移至肝或腹膜的胰臟癌病患進行免疫細胞治療, 結果存活期範圍從5個月至20個月,平均達到9.7個月,,較一般的化療的平均存活期4~6個月增加許多。免疫細胞療法的治療成效顯著,加上副作用輕的優點,對難纏的胰臟癌的治療將大有幫助。
臺灣的鑫品生醫與北京的鑫締合生醫子公司藉由與美國最先進的免疫細胞治療技術團隊的合作,已針對胰臟癌開發 出高端的細胞免疫治療技術。現在更與中國治療實體瘤私立醫院排名第一的廣州復大腫瘤醫院進行合作,利用高度 安全並且先進的奈米介入化療以及冷凍手術減瘤的技術,來配合標靶細胞免疫治療,提供胰臟癌病患最有希望治癒 的一個整體治療方案未來希望對胰臟癌,不再是一個大眾聞之色變的不治之症。
參考資料 Manuel Hidalgo, M.D. Pancreatic Cancer. N Engl J Med, 2010;362:1605¬17.
Nabeel Bardeesy and Ronald A. DePinho. Pancreatic Cancer Biology and genetics.Nature Reviews | Cancer , 2002 ; 2:897-909.
Masafumi Nakamura, Junji Wada, Hiroyuki Suzuki,Masao Tanaka, Mitsuo Katano and Takashi Morisaki. Long-term Outcome of Immunotherapy for Patientswith Refractory Pancreatic Cancer. Anticancer Research, 2009; 29: 831-836
台灣癌症防治網 http://www.tccf.org.tw/
想了解更多免疫治療 http://www.yuva.com.tw/
更多癌症訊息 請參見優化免疫細胞銀行/鑫品生醫網站